
ゴールデンウィーク休業のお知らせ

目次
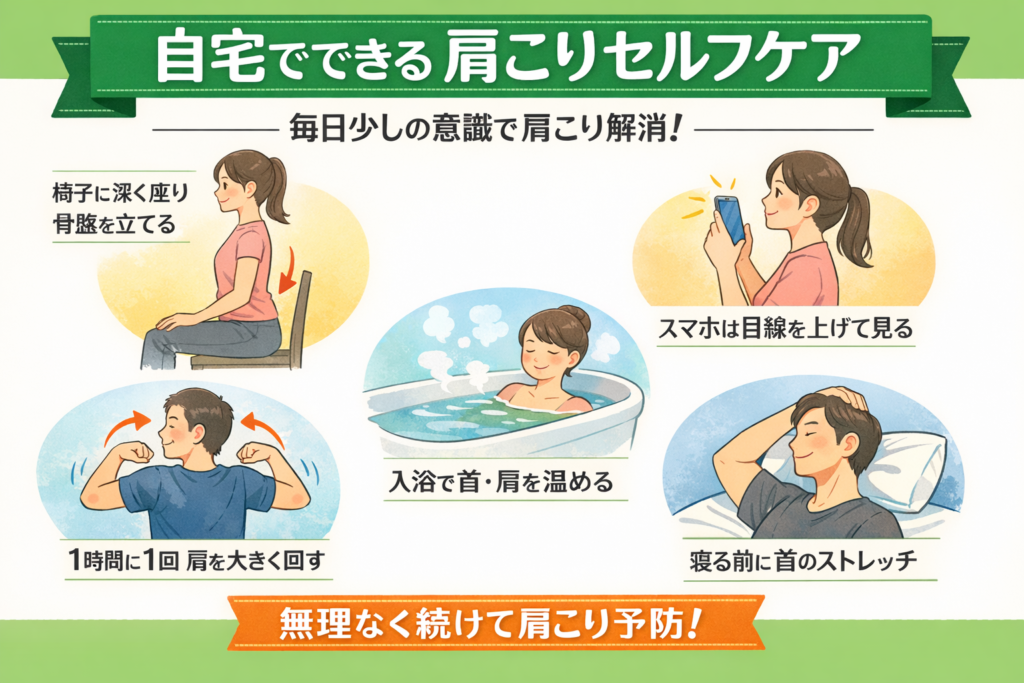
鳥取市で肩こりに悩んでいませんか。デスクワークやスマートフォンの使用時間が増えたことで、慢性的な肩こりを感じる方が非常に増えています。単なる疲れだと思って放置していると、頭痛や吐き気、集中力の低下につながることもあります。
この記事では、肩こりが起こる本当の原因と、ご自宅でできる対策、そして整骨院での具体的な改善方法について詳しく解説します。
多くは「筋肉の問題」ではなく、姿勢の崩れと身体のバランス不良から始まっています。
この状態が続くと、首から肩、背中にかけて常に筋肉が緊張し、血流が悪くなり、慢性的な肩こりへとつながります。
「肩が重い」だけでなく、自律神経の乱れにも関係してくるため、日常生活の質を大きく下げてしまいます。
整骨院では、単に肩を揉む施術は行いません。原因となっている姿勢や骨格バランスを評価し、根本から整えていきます。
Q. 肩こりで整骨院に通ってもいいのですか?
はい、原因が姿勢や筋緊張にある肩こりは整骨院の得意分野です。
Q. 何回くらい通えば改善しますか?
症状の程度によりますが、初期は週1〜2回、その後は間隔を空けていきます。
Q. 痛い施術はありますか?
無理な矯正は行わず、身体に負担の少ない施術を行います。
肩こりは我慢するものではなく、原因を整えれば改善できる症状です。慢性化する前に、姿勢と身体のバランスを見直すことが重要です。
鳥取市で肩こりにお悩みの方は、根本改善を目的とした施術を受けてみてください。早めの対処が、快適な日常生活への近道になります。
腰痛が出たとき、「整形外科と整骨院どちらに行くべきか」と悩む方は非常に多いです。
それぞれ役割や得意分野が異なるため、症状に応じて選ぶことが重要です。
この記事では、腰痛で失敗しない通院先の選び方をわかりやすく解説します。
目次
当院の患者様からもよく「整形外科と整骨院って何が違うの?」と聞かれることがあります。
整形外科と整骨院は、同じ「体の痛み」を扱いますが、対応できる内容が異なります。
以下のような症状がある場合は、まず整形外科の受診をおすすめします。
画像検査により、骨や神経の異常を確認することが重要です。
一方で、次のような腰痛は整骨院での施術が適しています。
これらは筋肉や骨格のバランスの崩れが原因となっているケースが多く、整骨院での施術が効果的です。
結論から言うと、併用は可能です。
実際に、
という形で通われる方も多くいらっしゃいます。
特に交通事故後のむち打ちなどは、併用することで早期改善につながるケースが多いです。
腰痛は「痛みのある部分だけ」を見ても改善しないことが多くあります。
重要なのは以下のポイントです。
これらを総合的に整えることで、再発しにくい体を作ることができます。
鳥取市にある花笑整骨院では、腰痛に対して以下のアプローチを行っています。
その場しのぎではなく、「根本改善」を目的とした施術を提供しています。
整形外科と整骨院はどちらが良い・悪いではなく、役割が異なります。
このように使い分けることで、より早い改善が期待できます。
慢性的な腰痛や、どこに行っても改善しない痛みでお悩みの方は、一度ご相談ください。
花笑整骨院では、原因から見直し、再発しにくい身体づくりをサポートいたします。
👉 ご予約はお電話・LINEから可能です
👉 当日予約も対応しています

慢性的な腰痛に悩んでいる方の多くが、「骨盤の歪み」と深く関係している可能性があります。
マッサージや湿布で一時的に良くなっても再発する場合、根本原因が改善されていないケースがほとんどです。
この記事では、腰痛と骨盤の歪みの関係、セルフチェック方法、改善方法まで詳しく解説します。
目次
骨盤は、体の土台となる非常に重要な部分です。
この骨盤が傾いたり歪んだりすると、体全体のバランスが崩れ、腰に大きな負担がかかります。
骨盤が歪むと、以下のような変化が起こります。
骨盤が前後・左右に傾くことで、猫背や反り腰になります。
その結果、腰に過度な負担がかかります。
左右で筋肉の使い方が変わり、片側だけに負担が集中します。
これが慢性的な腰痛の原因になります。
筋肉が緊張し続けることで血流が低下し、痛みやだるさを感じやすくなります。
日常生活の習慣が、骨盤の歪みを引き起こします。
特にデスクワークが多い方や、産後の女性は注意が必要です。
自宅で簡単にチェックできます。
2つ以上当てはまる場合は、骨盤の歪みの可能性があります。
骨盤の歪みをそのままにしておくと、症状が悪化する可能性があります。
早めに対処することが重要です。
骨盤を整えることで、次のような効果が期待できます。
その場しのぎではなく、根本的な改善につながります。
花笑整骨院では、腰痛の原因を「骨盤」から見直します。
無理な矯正ではなく、身体に負担の少ない施術を行います。
腰痛を繰り返さないためには、施術だけでなく日常生活の改善も重要です。
施術と生活習慣の両方からアプローチすることで、改善スピードが大きく変わります。
慢性的な腰痛は、骨盤の歪みが関係しているケースが非常に多いです。
早めに原因を見極め、適切な施術を受けることが大切です。
「どこに行っても腰痛が改善しない」
「骨盤の歪みが気になる」
このようなお悩みがある方は、一度ご相談ください。
花笑整骨院では、腰痛の根本原因から改善し、再発しにくい体づくりをサポートいたします。
👉 ご予約はお電話・LINEから可能
👉 当日予約も対応しています
目次

鳥取市で長引く腰痛にお悩みなら、原因から見極めて改善をめざす花笑整骨院の腰痛治療がおすすめです。
その場しのぎではなく、再発しにくい体づくりまでサポートする施術方針や、丁寧なカウンセリングで信頼をいただいております。
腰痛と一口にいっても、原因は骨格のゆがみ、筋肉の緊張、姿勢のクセ、内臓疲労などさまざまです。
痛みが出ている腰だけに電気やマッサージをしても、一時的に楽になるだけで、根本的な解決にはつながりにくいのが現実です。
花笑整骨院では、問診や検査を通して、生活習慣や仕事の姿勢まで細かく確認し、腰痛の本当の原因を探ります。
原因をきちんと特定することで、あなたの体に合わせた無駄のない施術計画が立てられ、結果として早期改善や再発予防につながります。
花笑整骨院の腰痛治療は、痛みのある部分だけでなく、骨盤・背骨・股関節など全身のバランスを整えることを重視しています。
ボキボキしないソフトな骨盤調整と、硬くなった筋肉をゆるめる手技を組み合わせ、体への負担を抑えた施術を行うのが特徴です。
また、施術前後の変化を一緒に確認しながら進めるため、自分の体の状態を理解しやすく、納得して通いやすい点も評価されています。
腰痛の度合いや生活環境に応じて、自宅でできる簡単なストレッチや姿勢指導も行い、治療とセルフケアを両立させていきます。
病院では、レントゲンやMRIなど画像検査を行い、骨や椎間板の異常を確認したうえで、薬や注射、手術などの医療的なアプローチが中心です。
一方、花笑整骨院では、画像に映らない筋肉の硬さや関節の動き、姿勢バランスといった「機能面」に着目し、手技による調整を行います。
薬を使えない方や、できるだけ手術を避けたい方、検査で異常がないと言われたのに痛みが続く方にとって、有効な選択肢になりえます。
病院と整骨院は役割が異なるため、必要に応じて病院受診をすすめるなど、適切な連携を図っている点も安心できるポイントです。
花笑整骨院が鳥取市で腰痛治療の通院先として選ばれているのは、丁寧な説明と、一人ひとりに合わせたオーダーメイドの施術が大きな理由です。
初めての方でも不安なく通えるよう、症状や施術内容をわかりやすい言葉で伝えることを心がけ、日常生活での注意点も具体的にアドバイスします。
腰痛の改善に必要な通院回数や期間は、痛みの強さや慢性度、生活習慣によって大きく変わります。
一般的には、急性の腰痛は集中的に数回、慢性腰痛は数週間から数か月かけて少しずつ整えていくイメージです。
| 状態 | 通院頻度の目安 | 期間の目安 |
|---|---|---|
| ぎっくり腰など急性腰痛 | 週2〜3回 | 1〜3週間 |
| 3か月以上続く慢性腰痛 | 週1〜2回 | 1〜3か月 |
| 再発予防・メンテナンス | 2〜4週に1回 | 継続的 |
花笑整骨院では、初回検査の結果をもとに、無理のない通院プランを提案し、仕事や家事との両立も考慮しながら計画的に改善をめざします。
整骨院での腰痛治療は、原因や発生状況によって健康保険が使える場合と、自費診療になる場合があります。
転倒やぎっくり腰など、原因がはっきりした急性のケガに対しては保険適用となることが多く、慢性的な腰痛は自費になるのが一般的です。
花笑整骨院では、来院時に症状や経緯を確認したうえで、保険適用の可否や料金をわかりやすく説明し、同意を得てから施術を行います。
事前におおよその費用がわかるため、予算に合わせてメニューを相談しやすい点も安心材料となっています。
腰痛治療で花笑整骨院に来院する前には、いくつか知っておくと安心なポイントがあります。
服装は動きやすいものを選び、腰や骨盤まわりを確認しやすいジャージやスウェットなどがおすすめです。
現在、病院から薬を処方されている方や、過去のケガ・手術歴がある方は、できる限りわかる範囲でお伝えください。
また、初回はカウンセリングや検査に時間がかかるため、予約時間の10分ほど前に到着できるよう余裕を持ってお越しになるとスムーズです。
鳥取市の花笑整骨院では、その場しのぎではない腰痛改善をめざし、骨盤調整と筋肉へのアプローチを組み合わせた独自の施術を行っています。
一人ひとりの体の状態を丁寧に確認し、無理のない範囲で根本原因にアプローチしていく施術内容が特徴です。
花笑整骨院の腰痛施術は、痛みのある腰だけに注目するのではなく、「なぜそこに負担が集中しているのか」という根本原因の追究から始まります。
骨盤の傾きや背骨のねじれ、股関節や足首の硬さ、筋肉のアンバランスなど、全身のつながりをチェックしながら原因を探していきます。
原因が特定できたら、骨格調整と筋肉調整をバランスよく組み合わせて、体全体のゆがみを整え、腰への負担を少しずつ減らします。
こうした根本からのアプローチにより、一時的な痛みの軽減だけでなく、再発しにくい体づくりを同時に目指していきます。
骨盤は上半身と下半身をつなぐ土台であり、そのゆがみや傾きは腰への負担に直結します。
花笑整骨院の骨盤調整は、強い力で押したり、ボキボキ鳴らすような方法ではなく、筋肉の緊張をゆるめながらやさしく整えていくソフトな施術です。
痛みに敏感な方やご高齢の方でも受けやすい施術方法のため、安心して骨盤調整を受けられます。
腰痛の多くは、骨盤や背骨のゆがみだけでなく、筋肉の過緊張や疲労の蓄積が深く関わっています。
花笑整骨院では、腰そのものだけでなく、お尻や太もも、背中、お腹まわりなど、腰を支える筋肉群にアプローチしていきます。
これらを組み合わせることで、腰に負担をかけている筋肉の状態を改善し、動きやすく疲れにくい体を目指します。
花笑整骨院には、鳥取市内外からさまざまな腰痛でお悩みの方が来院し、改善や軽減を実感した声が寄せられています。
ここでは、慢性腰痛、ぎっくり腰、産後の腰痛といった代表的なケースについて、実際の事例をもとに施術の流れや変化の一例をご紹介します。
デスクワークが中心の40代男性は、何年も前から腰の重だるさと朝の動きづらさに悩まされていました。
病院の検査では大きな異常はなく、湿布や痛み止めでごまかしていましたが、仕事の忙しさとともに症状が悪化して来院されました。
花笑整骨院では、骨盤の前傾と猫背姿勢が原因と考え、骨盤調整と背中の筋肉へのアプローチを中心に施術を実施しました。
週1〜2回の通院を続け、1か月ほどで朝の腰の重さが軽くなり、3か月後には痛みがほとんど気にならない状態まで改善した事例です。
30代女性は、重い荷物を持ち上げた際に突然腰に激痛が走り、そのまま動けなくなってしまい、家族の付き添いで花笑整骨院を受診されました。
初回は患部を直接強くさわらず、炎症を悪化させないよう配慮しながら、周囲の筋肉をゆるめるソフトな施術を中心に行いました。
| 通院回数 | 症状の変化 |
|---|---|
| 1〜2回目 | 立ち上がりや歩行がなんとか可能になる |
| 3〜4回目 | 日常生活の動作での強い痛みが大きく軽減 |
| 5〜6回目 | 違和感程度まで回復し、職場復帰が可能に |
その後は再発予防のために骨盤調整と姿勢指導を行い、同じようなぎっくり腰を繰り返さない体づくりを続けています。
産後の30代女性は、抱っこや授乳で腰に強い負担がかかり、立ち上がるたびにズキッとした痛みが出る状態で来院されました。
検査の結果、妊娠・出産に伴う骨盤のゆるみと、腹筋の弱さ、反り腰姿勢が腰痛の大きな要因となっていることがわかりました。
これらを継続することで、2か月ほどで立ち上がり時の痛みが大きく軽減し、育児も楽になったと実感されたケースです。
花笑整骨院では、初めての方でも安心して腰痛治療を受けられるよう、予約からカウンセリング、施術、アフターケアまで一連の流れを丁寧に行っています。
流れを事前に知っておくことで、来院当日のイメージがしやすく、不安を減らして通院をスタートできます。
腰痛治療をスムーズに受けていただくために、花笑整骨院では事前予約制を基本としています。
電話やインターネットから希望日時を伝え、症状の概要を簡単にお伺いしたうえで予約を確定します。
初回はカウンセリングや検査があるため、通常より少し長めの時間を確保しておくと安心です。
現在の腰痛の状態だけでなく、これまでの経過や日常生活の様子、仕事やスポーツの内容なども詳しくお伺いします。
そのうえで、姿勢や関節の動き、筋肉の硬さをチェックし、検査結果をわかりやすく説明しながら、痛みの原因や体のクセを一緒に確認します。
原因や体の状態が共有できたら、施術方針や通院ペース、料金の目安を提案し、納得していただいてから施術に入ります。
不安な点や疑問があれば、このタイミングで遠慮なく相談できるため、安心して治療を始めやすいのが特徴です。
施術が終わったあとも、良い状態をできるだけ長く保ち、再発を防ぐためのアフターケアを重視しています。
その日の体の変化を一緒に確認し、無理のない範囲でできるストレッチや姿勢のコツ、日常生活で注意すべき動作などを具体的にお伝えします。
こうしたアフターケアを続けることで、施術の効果を高めながら、腰痛が起こりにくい体づくりをサポートします。
鳥取市で腰痛治療の通院先を探している方にとって、花笑整骨院は「原因から見てもらえる」「わかりやすく説明してくれる」といった安心感のある整骨院です。
その場の痛みを軽くするだけでなく、再発予防や日常生活の改善まで含めてサポートしてくれるため、長期的に腰の不安を減らしたい方にとって大きなメリットがあります。
花笑整骨院ではLINEでお身体の相談も承っておりますので、お気軽にご相談ください。
目次

交通事故でケガをしたとき、整骨院に通うべきか整形外科に行くべきか迷う方は少なくありません。
まずは整骨院でできることや医療機関との違い、通院開始のタイミングと期間の目安、保険会社とのやり取りの基本を押さえておくことで、スムーズに治療を進めることができます。
ここでは事故直後から通院中までに知っておきたい基礎知識を整理します。
整骨院では、むち打ちや打撲、捻挫、関節や筋肉の痛みといった交通事故によるケガに対し、手技療法や物理療法などを用いて痛みの軽減と機能回復を目指します。
レントゲンなどの画像検査はできませんが、筋肉や関節、靭帯などの軟部組織の状態を触診や問診を通して評価し、一人ひとりの症状に合わせて施術計画を立てていきます。
日常生活での動き方や自宅でのセルフケア指導も行われるため、再発予防や後遺症のリスク軽減にも役立ちます。
整骨院と整形外科の一番大きな違いは、医師が在籍するかどうかと、検査や投薬を行えるかどうかです。
整形外科は医療機関のため、レントゲンやMRIなどの画像検査による診断、投薬、注射、手術などが可能であり、診断書の発行も行います。
一方、整骨院は柔道整復師が施術を行う施設で、保存的な手技療法や物理療法が中心です。
交通事故では、整形外科で診断を受けつつ、補完的に整骨院を併用する通い方が選ばれることも多くあります。
交通事故のケガは、事故直後はアドレナリンの影響で痛みを感じにくく、数日経ってから症状が強く出ることもあります。
しかし、あまり時間が経ってから受診すると、事故との因果関係を疑われ、保険適用や後遺障害の申請に不利になる場合があります。
そのため、事故当日から遅くとも数日以内には医療機関を受診し、その後できるだけ早い段階で整骨院での施術を開始するのが望ましいといえます。
交通事故のケガの通院期間は、症状の程度や部位、年齢などによって大きく変わります。
一般的なむち打ち症では、数か月から半年程度の通院になるケースが多いですが、軽症であれば数週間、重症であれば一年以上かかる場合もあります。
大切なのは「何か月通えばよいか」よりも、症状が落ち着き、日常生活に支障がない状態になるまで継続してケアを受けることです。
途中で痛みが残っているのに自己判断で通院をやめてしまうと、後遺症が残るリスクが高まります。
交通事故で相手方の自賠責保険や任意保険を利用して整骨院に通う場合、保険会社との連絡や手続きが重要になります。
通院先を整骨院にすることや転院したい場合は、原則として事前に保険会社へ連絡し、了承を得ておくとトラブルを防ぎやすくなります。
また、通院状況や症状の変化、仕事への影響などについても、必要に応じて保険会社に情報提供が求められることがあります。
不明点や不安がある場合は、整骨院のスタッフや専門家に相談しながら進めると安心です。
交通事故で整骨院に通う際には、治療費がいくらかかるのか、自分で立て替える必要があるのかなど、お金に関する不安がつきまといます。
実際には、自賠責保険や任意保険を利用するため自己負担なしで通院できるケースがほとんどです。
また、慰謝料の支払いにも通院状況が大きく関係します。
ここでは治療費の支払い方法や慰謝料の計算、通院証明の重要性を整理して理解していきます。
交通事故で相手方の自賠責保険や任意保険を利用する場合、整骨院の治療費は「一旦自己負担して後から請求する方法」と「保険会社から整骨院へ直接支払われる方法」があります。
どの方法が取られるかは、事故の状況や保険会社とのやり取り、整骨院の対応方針によって異なります。
負担を軽減するためには、通院前に保険会社と整骨院の双方へ支払い方法を確認し、可能であれば窓口での立て替えが不要な仕組みを整えておくと安心です。
交通事故による通院慰謝料は、単にケガの重さだけでなく、通院日数や治療期間などの客観的な数字をもとに算出されます。
自賠責保険の基準では、通院日数や通院期間から一定の計算式に当てはめて金額を出す仕組みがあり、通院が不規則だったり途中で中断していたりすると、慰謝料が少なくなることもあります。
そのため、症状があるうちは定期的に通院を続け、治療内容を適切に記録してもらうことが慰謝料の面でも重要です。
交通事故による通院慰謝料は、単にケガの重さだけでなく、通院日数や治療期間などの客観的な数字をもとに算出されます。
自賠責保険の基準では、通院日数や通院期間から一定の計算式に当てはめて金額を出す仕組みがあり、通院が不規則だったり途中で中断していたりすると、慰謝料が少なくなることもあります。
そのため、症状があるうちは定期的に通院を続け、治療内容を適切に記録してもらうことが慰謝料の面でも重要です。
1 通院日数をしっかり確保する
2 医師や施術者に症状を具体的に伝える
3 仕事や生活への影響も相談して記録に残す
慰謝料や休業損害などの算定には、「いつからいつまで」「どのくらいの頻度で」通院したかを示す客観的な証明が欠かせません。
整骨院での通院も、領収書や診療明細、施術証明書などによって裏付けがあれば、自賠責保険や任意保険の請求に活用できます。
後から通院日数を思い出して整理するのは難しいため、通院のたびに書類を受け取り、大切に保管しておくことが大切です。
保険会社から追加の書類提出を求められた際にも、すぐに対応できるよう日頃から整理しておきましょう。
交通事故後の整骨院選びを誤ると、症状がなかなか改善しないばかりか、保険会社とのトラブルや慰謝料への悪影響につながることもあります。
一方で、自分に合った整骨院を選び、適切なタイミングで転院も検討できれば、身体の回復もスムーズになりやすくなります。
ここでは、後悔しないための整骨院選びのポイントと、通院中に転院を考えるべきサインを確認しておきましょう。
整骨院を選ぶときは「通いやすさ」だけでなく、交通事故治療の経験や保険会社とのやり取りに慣れているかどうかも重要な判断材料になります。
カウンセリングや検査を丁寧に行い、施術内容や通院計画について分かりやすく説明してくれる院は信頼しやすいと言えます。
また、整形外科との連携体制があるか、必要に応じて紹介状を作成してくれるかなども確認しておくと安心です。
通院を続けているのに症状がほとんど変わらない、説明が不十分で不安が大きいといった場合は、転院を検討するサインかもしれません。
また、保険会社とのやり取りに非協力的であったり、必要な書類をなかなか作成してくれなかったりする整骨院では、今後の手続きで苦労する可能性もあります。
転院を考えるときは、まず現在の不満点を整理し、保険会社に相談したうえで他院の意見も聞いてみるとよいでしょう。
・ 数週間通っても症状の変化が乏しい
・ 施術内容や方針の説明が曖昧で納得できない
・ 保険会社との連携や書類対応に不安がある
交通事故の通院では、治療そのものだけでなく、示談交渉や治療費の打ち切りなど、保険会社とのやり取りで思わぬトラブルが起こることがあります。
特に整骨院での治療は、保険会社から厳しく見られる場合もあり、事前の準備や知識が結果を大きく左右します。
ここでは、示談前に気を付けることや、治療打ち切りの連絡があった場合の対応、弁護士に相談するべきタイミングを整理しておきます。
示談は一度合意してしまうと原則としてやり直しができず、その後に症状が悪化しても追加の補償を受けにくくなります。
そのため、痛みやしびれが残っている段階で示談を急ぐのは避け、主治医や施術者とよく相談して、症状が安定してから判断することが大切です。
また、保険会社から示談を急かされても、その場で即答せずに書面をよく読み、不明点は専門家に確認する姿勢を持ちましょう。
通院期間が長くなると、保険会社から「そろそろ治療費の支払いを終了したい」と打ち切りの打診を受けることがあります。
しかし、まだ症状が残っている場合は、医師や施術者に現在の状態を記録してもらい、必要性を説明したうえで保険会社と交渉することが重要です。
それでも打ち切られた場合には、健康保険に切り替えて自費で通院を継続することや、後遺障害の申請を検討するなど、いくつかの選択肢があります。
保険会社とのやり取りに不安がある、示談金の提示額が妥当か分からない、治療打ち切りに納得できないといった場合は、弁護士への相談を検討すべきタイミングです。
特に、後遺障害が残る可能性があるケースや、複数の医療機関や整骨院に通っているケースでは、適切な手続きや書類作成が賠償額に大きく影響します。
最近では、初回相談無料や着手金不要で対応してくれる弁護士事務所も増えているため、早めに相談することで不利な条件での示談を避けられる可能性が高まります。
交通事故後のケガは、適切な初期対応と通院計画ができていれば、後遺症を最小限に抑えられる可能性が高まります。
整骨院を利用する際は、早期受診と継続的なケアに加えて、整形外科との併用や通院記録の保存、保険会社との連携など、治療以外のポイントも押さえておくことが重要です。
その場しのぎの対処で終わらせず、数年後の体調も見据えた通い方を意識することで、安心して日常生活に戻るための土台づくりにつながります。
当院では交通事故治療にも力を入れており、車の衝突のような高エネルギー障害の治療も多く行ってまいりました。
豊富な経験と確かな治療技術で交通事故の不安を改善いたします。
交通事故でお困りなら鳥取市の花笑整骨院までご連絡ください。

膝外側半月は膝の外側に位置するC字状の軟骨で、大腿骨と脛骨の間でクッションと安定性の役割を担います。
内側半月に比べて可動性が高く、スポーツ動作におけるひねりや急な方向転換で負担が集中しやすい部位です。
特にサッカーやバスケットボールなど切り返し動作の多い競技では、外側半月損傷のリスクが高くなります。
膝外側半月損傷では、膝の外側に鋭い痛みや引っかかるような違和感が出現し、階段昇降やしゃがみ込みで症状が強くなります。
損傷の程度によっては腫れや熱感、可動域制限がみられ、膝が抜けるような不安定感を訴えることもあります。
膝外側半月損傷の評価には、徒手検査と画像検査を組み合わせて診断精度を高めます。
代表的な徒手検査として、マックマレーテストやアプレーテストなどがあり、膝を曲げ伸ばししながら回旋を加え、痛みやクリック音の有無を確認します。
| テスト名 | 方法の概要 | 陽性所見 |
|---|---|---|
| マックマレー | 膝屈曲位から伸展しつつ下腿を回旋 | 外側での痛みやクリック感 |
| アプレー | 伏臥位で膝屈曲し下腿を圧迫回旋 | 回旋時の外側痛 |
| ステインマン | 座位または仰臥位での回旋負荷 | 特定角度での外側痛 |
これらのテストで外側半月由来の痛みが示唆された場合、確定診断にはMRIが有用となります。
円板状半月は、生まれつき外側半月が通常よりも厚く円盤状になっている形態異常で、日本人を含むアジア人に比較的多い特徴があります。
厚く不安定な構造のため、軽いひねり動作や日常動作でも損傷しやすく、幼少期から膝のクリック音や痛みが出ることがあります。
外側半月損傷では、主に膝関節の外側の関節裂隙付近に圧痛が出現し、押さえるとピンポイントで痛みを感じるのが特徴です。
痛みは運動時だけでなく、長時間の座位や正座、深くしゃがみ込んだときにも強まり、時に太ももの外側やふくらはぎに放散することもあります。
外側半月損傷の治療は、損傷部位や程度、年齢、活動レベルに応じて保存療法と手術療法を組み合わせて検討します。
初期は安静、アイシング、消炎鎮痛薬、装具やテーピングで炎症を抑え、理学療法で筋力と可動域の改善を図り、それでも症状が強い場合に手術を検討します。
スポーツ復帰までの期間は、損傷の程度や治療方法によって大きく異なり、焦らず段階的に負荷を上げることが重要になります。
目安としては保存療法で数週間から数か月、手術を行った場合はおおむね3~6か月程度をかけて競技レベルへの復帰を目指します。
外側半月損傷を適切に治療せず放置すると、膝関節の軟骨に負担が集中し、将来的な変形性膝関節症のリスクが高まります。
また、手術後であっても半月板の切除量が多い場合は衝撃吸収機能が低下し、慢性的な痛みや可動域制限、疲労感が残ることがあります。
膝外側半月損傷は、特にスポーツやひねり動作の多い生活で起こりやすく、早期の診断と適切な治療が将来の膝の健康を左右します。
痛みやクリック感、不安定感を感じた場合は自己判断で放置せず、整形外科で検査を受け、リハビリを含めた総合的なケアを継続していくことが大切です。
外側半月板損傷はスポーツ障害に圧倒的に多い障害です。
経験上、最も多いのがバスケットで、次いでテニスやサッカーとなります。
ジャンプ動作や急激な方向転換を行うとき、腰が高い位置にあると膝をねじる力が強く働くためです。
内側半月損傷に比べ比較的予後良好で、スポーツに不安感を強く残すことは多くありません。
関節内の血管分布が少ない組織のため関節液循環が回復のカギとなります。
関節内の組織のため直接触れることはできません。
そのため関節内に立体動態波と言われる特殊な電気を流し、関節内の損傷を短期で修復していきます。
また、整骨院内にトレーニングスペースがあるため、膝の筋力や機能を回復するリハビリも行います。
さらに、再発防止に予防トレーニングや動作チェックも行っていきます。
膝の障害は鳥取市の花笑整骨院へお任せください。

膝半月板は、膝関節の大腿骨と脛骨の間にある三日月状の軟骨組織で、内側と外側の二つに分かれます。
クッションの役割を果たし、体重や衝撃を分散させることで関節の変形や痛みを防ぐ大切な構造です。
特に内側半月板は外側に比べて動きが少なく、スポーツや日常動作でのねじれストレスを受けやすく損傷しやすい部位です。
内側半月板損傷の主な原因は、膝を曲げた状態で急にひねる動作や、ジャンプの着地などで大きな負荷がかかることです。
サッカーやバスケットボール、スキーなどのピボット動作が多い競技で発生しやすく、中高年では軽い動作でも加齢による変性が背景にあると損傷しやすくなります。
内側半月板損傷では、膝の内側の鋭い痛みや、曲げ伸ばしのひっかかり感、腫れなどが代表的な症状として現れます。
損傷の程度によっては膝が完全に伸びなくなる「ロッキング」と呼ばれる状態が起こり、階段の昇降やスポーツ動作が大きく制限されることがあります。
unhappy triad(アンハッピートライアド)は、膝の内側半月板損傷に前十字靭帯損傷と内側側副靭帯損傷が同時に生じた状態を指します。
主にコンタクトスポーツなどで膝に外側から強い力が加わったり、膝をひねられたりしたときに起こり、強い痛みと不安定感、腫れが特徴です。
複数の重要な組織が損傷しているため治療期間が長くなりやすく、手術や集中的なリハビリが必要となることが多く、スポーツ復帰にも慎重な判断が求められます。
内側半月板損傷は、断裂の形や位置によっていくつかのタイプに分類され、治療法や予後の見通しを考えるうえで重要な指標となります。
代表的には縦断裂、横断裂、バケツ柄断裂、変性断裂などがあり、若年のスポーツ外傷と中高年の変性損傷では分類や対応が異なることがあります。
治療法は、損傷の場所や大きさ、年齢、活動レベルなどを総合的に判断して選択され、保存療法と手術療法に大きく分けられます。
痛みや機能障害の程度に応じて、安静やリハビリ、装具、関節鏡視下手術などを組み合わせながら、膝の機能をできる限り温存することが目標となります。
スポーツ復帰までの期間は、損傷の程度や治療内容によって大きく異なり、個々の競技レベルやポジションも影響します。
一般的には保存療法か手術療法かで目安が変わり、リハビリの進行状況や膝の安定性、筋力の回復度を確認しながら段階的に復帰を進めます。
内側半月板損傷はスポーツ選手から一般の方まで幅広く起こりうる膝の障害であり、早期の正確な診断と適切な治療選択が重要になります。
痛みやひっかかり感、腫れなどの症状が続く場合は無理を続けず、専門医を受診して状態を把握したうえで、将来の関節の健康も見据えた対応を検討することが大切です。
当院ではこれまでも多くの半月板損傷を見てきました。
多くは内側側副靱帯損傷を併発しており、受傷時の衝撃は様々です。
サッカーなどでのタックルを受けたものや、卓球で足を踏み込んだものまで様々です。
治療としては電気治療(ハイボルテージなど)が有効で、痛みの軽減をしやすく、運動療法も早期復帰に非常に有効です。
外側側副靱帯は膝の外側で安定性を支える重要な靱帯であり、スポーツや日常動作でのねじれや外力から膝関節を守っています。
正しい解剖と役割を理解することで、損傷を予防し、ケガをした際にも早期回復や競技復帰への道筋がイメージしやすくなります。
外側側副靱帯は、太ももの骨である大腿骨の外側と、すねの骨である腓骨の頭を結ぶ細く強靭な靱帯です。
膝の外くるぶし側を触れると骨の出っ張りがありますが、その少し上あたりから大腿骨外側に向かって走行しており、膝を伸ばした状態で最も緊張しやすい構造を持っています。
外側側副靱帯は、膝が外側に開く力(内反ストレス)を制御し、横方向のぐらつきを抑える働きを担っています。
特に方向転換や片脚着地の瞬間に膝が内側へ折れ込むのを防ぐため、スポーツ選手にとってはパフォーマンスとケガ予防の両面で欠かせない存在と言えます。
膝関節は前十字靱帯、後十字靱帯、内側側副靱帯など複数の靱帯が連携して安定性を保っています。
外側側副靱帯単独の働きだけでなく、これらの靱帯や周囲の筋肉と一体となって膝を守っているため、外傷では複数部位が同時に損傷することも少なくありません。
外側側副靱帯は、サッカーやバスケットボールなどでの急な切り返し、ラグビーや柔道でのタックルなど、横方向への負荷がかかる動きで特に大きなストレスを受けます。
踏ん張る動作や片脚で踏み替える瞬間に過度な内反ストレスがかかると、靱帯繊維に微細な損傷から完全断裂までさまざまな障害が生じる可能性があります。
外側側副靱帯は比較的細くコード状の形態をしており、血流がさほど豊富でないため、損傷後の自然治癒には一定の時間を要します。
また、周囲には腸脛靱帯や外側半月板、筋腱などが密集しているため、外傷時にはこれらの組織との複合損傷として評価されることも多い靱帯です。

膝外側側副靱帯損傷では、受傷直後の痛みだけでなく、時間が経過してからの不安定感やスポーツ時の違和感が問題になることが少なくありません。
ここでは、痛みの特徴や腫れの程度、日常生活や競技への影響など、重症度や経過によって変化する症状のポイントを整理します。
典型的には膝の外側に鋭い痛みが生じ、特に膝を内側に押し込んだときや、体重をかけて踏ん張る動作で増悪します。
軽症では動かなければ強い痛みを感じないこともありますが、重症化すると安静時痛や夜間痛が出現し、階段昇降や立ち上がり動作も困難になることがあります。
外側側副靱帯損傷では、受傷直後から膝外側に限局した腫れや皮下出血斑が見られることがあります。
関節内出血を伴う前十字靱帯損傷などと比べると関節全体の膨隆は目立たないことも多く、局所の腫脹や押さえたときの痛みが診断の手がかりになります。
歩行時には、地面に足を着いた瞬間や方向転換のタイミングで膝外側に痛みが走り、びっこを引く状態になることがあります。
また、椅子から立ち上がる、階段を降りる、しゃがみ込みといった動作で膝のぐらつきや不安感を覚えるケースも多く、放置すると慢性的な不安定性の原因となります。
競技復帰後も、「膝が外側に抜ける感じがする」「思い切り切り返せない」といった主観的な不安定感が長期間残ることがあります。
これは靱帯自体のゆるみだけでなく、痛みへの恐怖や筋力低下、動作パターンの乱れが複合して生じるため、適切なリハビリと段階的な負荷調整が重要です。
軽度損傷(グレード1)では、圧痛はあるものの明らかなぐらつきは少なく、スポーツも痛みを我慢すれば可能な場合があります。
一方で中等度から重度(グレード2〜3)になると、外反・内反ストレステストで明らかな不安定性がみられ、歩行や日常生活にも大きな支障をきたすことが特徴です。
膝の外側が痛むケガでは、外側側副靱帯損傷以外にも半月板損傷や腸脛靱帯炎、骨折など多くの疾患が考えられます。
適切な治療と復帰プランを立てるためには、画像検査や徒手検査を組み合わせて、どの組織がどの程度損傷しているかを見極めることが欠かせません。
外側半月板損傷では、膝の曲げ伸ばしの途中で引っかかる感じや、ロッキングと呼ばれる動かせなくなる症状が出ることがあります。
一方、外側側副靱帯損傷は、膝を内側へ押し込んだ際の痛みや不安定感が主体であり、関節のひっかかり感よりも横方向のぐらつきが目立つ点が大きな違いです。
前十字靱帯損傷は、ジャンプの着地や急停止で膝が前方にずれる「ずれ感」が特徴で、受傷時に「ブツッ」という断裂音を感じることもあります。
外側側副靱帯損傷では、膝の内反ストレスで外側に痛みが集中し、前後方向の不安定性は比較的少ないため、徒手検査でこれらを丁寧に見分けることが重要です。
強い外力が加わった場合には、靱帯損傷だけでなく、膝周囲の骨折や脱臼を同時に起こしている可能性があります。
特に腓骨頭骨折や膝関節脱臼は神経障害を伴うこともあり、しびれや筋力低下がある場合は速やかにレントゲンやCTなどの精査を受ける必要があります。
膝外側痛でよくみられる代表的な疾患と、主な症状の違いを整理すると診断のヒントになります。
自己判断は禁物ですが、特徴を知っておくと医療機関受診時に症状を説明しやすくなります。
初期評価では、問診と徒手検査に加え、骨折や明らかな関節異常の有無を確認するためにレントゲン検査が行われます。
靱帯や半月板などの軟部組織の状態を詳しく知る必要がある場合は、MRI検査が有用であり、損傷の部位や程度、合併損傷の有無を総合して診断が確定されます。
膝外側側副靱帯損傷は、損傷の程度によって治療方針やスポーツ復帰までの期間が大きく変わります。
一般的にはグレード分類が用いられ、靱帯の伸び具合や不安定性の程度を目安に、保存療法か手術療法かを含めた対応が決定されます。
グレード1は靱帯繊維のごく一部が伸びるか微小損傷を受けた状態で、軽度捻挫に相当します。
膝外側に圧痛はありますが、内反ストレステストで明らかなぐらつきはなく、多くは数週間の安静とリハビリで日常生活や軽スポーツへ復帰可能です。
グレード2は部分断裂に相当し、痛みとともに軽度から中等度の不安定性がみられる状態です。
内反ストレステストで健側より明らかなゆるみが確認されますが、完全には切れていないため、適切な固定とリハビリを行えば多くは保存療法で改善が期待できます。
グレード3は靱帯がほぼ完全に断裂した状態で、強い痛みと著明な不安定性を伴います。
単独損傷だけでなく、前十字靱帯や後十字靱帯、後外側支持機構の損傷を合併していることも多く、スポーツ選手では手術的再建を検討することが一般的です。
重症度によって、おおまかな治療方針や固定期間、リハビリ開始時期が変わります。
以下は代表的な目安であり、実際には年齢や競技レベル、合併損傷の有無によって個別に調整されます。
同じグレード3でも、外側側副靱帯単独断裂と複合靱帯損傷では、予後や治療戦略が大きく異なります。
特に後外側支持機構損傷や十字靱帯断裂を伴う場合には、手術タイミングや再建方法が複雑になるため、専門医による詳細な評価と説明を受けることが重要です。
膝外側側副靱帯損傷の治療は、損傷の程度や合併損傷、患者の活動レベルを考慮して、保存療法と手術療法のいずれか、あるいは組み合わせで行われます。
どの方法を選ぶにしても、痛みを抑えるだけでなく、将来的な不安定性や再発を防ぐ観点から計画的に進めることが大切です。
受傷直後の急性期には、まず炎症と腫れを抑え、損傷の進行を防ぐことが優先されます。
RICE(安静・冷却・圧迫・挙上)の基本に加え、必要に応じて装具やギプスによる膝の外反ストレスの制限を行い、その後のリハビリに備えます。
グレード1〜2の多くは保存療法が選択され、疼痛コントロールと炎症軽減ののち、可動域訓練と筋力強化へと段階的に進みます。
過度な安静は筋力低下や関節拘縮を招くため、医師や理学療法士の指示のもとで適切なタイミングで荷重や運動を再開することが重要です。
完全断裂で明らかな不安定性がある場合や、他の靱帯損傷を伴う複合損傷では、手術療法が検討されます。
特に競技レベルの高いアスリートでは、将来的なパフォーマンス維持の観点から、再建術や修復術を含む積極的な外科的治療が選択されることがあります。
保存療法と手術療法にはそれぞれ利点と注意点があり、重症度やニーズに応じて選択します。
代表的な違いを表にまとめると、治療選択のイメージがしやすくなります。
治療過程では、膝の外反ストレスを抑えながら日常生活を送りやすくするために、ヒンジ付き膝装具などが用いられます。
また、痛みや腫れが強い時期には消炎鎮痛薬の内服や湿布が併用されますが、薬だけに頼らず、理学療法や自主トレーニングと組み合わせることが重要です。
リハビリテーションは、膝外側側副靱帯損傷からの回復において中心的な役割を果たし、再発予防やパフォーマンス向上にも直結します。
時期に応じて目的と内容が変化するため、無理のない範囲で段階的にメニューを進めていくことが重要です。
急性期は痛みと腫れのコントロールが最優先であり、過度な負荷を避けながらも関節拘縮を防ぐ工夫が必要です。
アイシングや軽い足関節運動、痛みの許す範囲での膝の他動運動など、血流を保ちつつ靱帯へのストレスを最小限に抑えるアプローチが行われます。
炎症期を過ぎたら、膝関節の曲げ伸ばしの可動域を少しずつ広げていきます。
無理なストレッチは禁物ですが、タオルを使った自動介助運動や、椅子に座った状態での軽い屈伸運動など、痛みと相談しながら徐々に可動域の正常化を目指します。
膝周囲の筋力低下は不安定性を助長するため、大腿四頭筋やハムストリングス、臀部筋群の強化が不可欠です。
はじめは等尺性収縮からスタートし、その後スクワットやブリッジなどの自重トレーニングへ進めることで、靱帯への負担を抑えながら支持力を高めていきます。
ある程度筋力が戻ってきたら、片脚立ちや不安定な支持面でのトレーニングなど、バランス能力を高めるメニューを取り入れていきます。
代表的なリハビリメニューを以下に挙げます。
・片脚立ち(必要に応じて手すり使用)
・バランスボード上での立位保持
・前後・左右へのステップ練習
・軽いランジ動作からの方向転換練習
リハビリは、受傷からの経過時間や症状に応じて内容が変わります。
おおまかな時期別の目安を知っておくことで、無理のないペース配分がしやすくなります。
スポーツ復帰のタイミングは、痛みの有無や筋力、動作の安定性などを総合的に評価して決定されます。
焦って早期復帰すると再受傷のリスクが高まるため、客観的な基準と主観的な安心感の両方を満たすことが重要です。
軽度損傷では数週間から1〜2か月での競技復帰が可能なこともありますが、部分断裂以上では3か月前後を要するケースが一般的です。
複合靱帯損傷や手術例では、競技レベルによっては半年以上のリハビリ期間を見込む必要があり、種目ごとの特性も考慮したスケジューリングが求められます。
スポーツへの完全復帰には、単に痛みが引いただけでなく、機能的な回復が重要です。
以下のような条件をチェックリストとして確認し、主治医やトレーナーと相談しながら復帰可否を判断していきます。
・日常生活動作で痛みや不安定感がない
・健側と比べて80〜90%以上の筋力がある
・片脚ジャンプや方向転換で恐怖感が少ない
・練習強度を徐々に上げても症状が悪化しない
コンタクトスポーツや急激な方向転換を多用する競技では、非接触スポーツに比べて高いレベルの安定性と筋力が求められます。
サッカーやバスケットボールではカッティング動作、ラグビーではタックル時の姿勢など、その競技特有のリスク動作を想定した最終チェックが重要です。
いきなり試合に復帰するのではなく、ジョギングからフットワーク練習、対人練習、そして公式戦へと段階を踏むことが再受傷予防につながります。
各ステップでの膝の状態を確認し、必要に応じて一段階前に戻る柔軟な対応をとることが、安全な復帰への近道となります。
膝のケガを経験すると、「また痛めるのではないか」という恐怖心が動きの制限やフォームの乱れを招くことがあります。
リハビリの過程で成功体験を積み重ねるとともに、指導者やチームメイトとコミュニケーションを取りながら心理的な不安を軽減していくことも重要です。
膝外側側副靱帯損傷は、スポーツや転倒などで生じやすく、適切な診断と治療を受けることで多くは良好な回復が期待できるケガです。
しかし、放置や自己判断による無理な復帰は、慢性的な不安定性や再受傷リスクを高めるため、早期の専門的な対応と計画的なリハビリが欠かせません。
受傷直後は「捻っただけ」と感じても、靱帯や半月板、骨などが同時に損傷していることがあります。
腫れや痛みが強い、歩きにくい、不安定といった場合には、できるだけ早く整形外科を受診し、正確な診断と今後の方針について説明を受けるようにしましょう。
一度膝を痛めると、筋力低下や動作パターンの変化から再受傷のリスクが高まりやすくなります。
柔軟性と筋力のバランスを整え、十分なウォーミングアップやクールダウンを行うこと、疲労が蓄積した状態で無理をしないことが長期的な膝の健康維持に役立ちます。
日常的には、膝周囲のストレッチや体幹トレーニング、適度な有酸素運動を続けることで、関節への負担を軽減できます。
痛みや違和感が出た際には早めに運動量を調整し、必要に応じてアイシングやサポーターの利用を検討するなど、セルフケアを習慣化することが大切です。
医療従事者が連携して治療とリハビリを進めることで、より安全で効率的な復帰が期待できます。
疑問や不安があればその都度相談し、自分の状態や目標を共有しながら、納得感のある治療・リハビリ計画を一緒に作っていく姿勢が重要です。
外側側副靱帯損傷の回復は、短期的でなく、数年先を見据えた関節機能の維持がポイントとなります。
スポーツを長く楽しみ続けるためにも、今回のケガをきっかけに身体の使い方やトレーニング習慣を見直し、膝に優しいライフスタイルを意識していくことが望まれます。
靱帯損傷の多くは若年層のスポーツ損傷です。
花笑整骨院では小学生から成人のスポーツ障害も多く治療を行ってまいりました。
この経験と知識を活かし、後遺障害を残さず、可能な限り早期の復帰をお手伝いいたします。
不明な点がございましたら公式LINEでもご連絡いただけますのでお気軽にご相談ください。

平素は格別のご高配を賜り、厚く御礼申し上げます。
誠に勝手ながら、当院では下記の期間を年末年始休業とさせていただきます。
休業期間 : 12/29(月) ~ 1/4(日)